
小児眼科

小児眼科
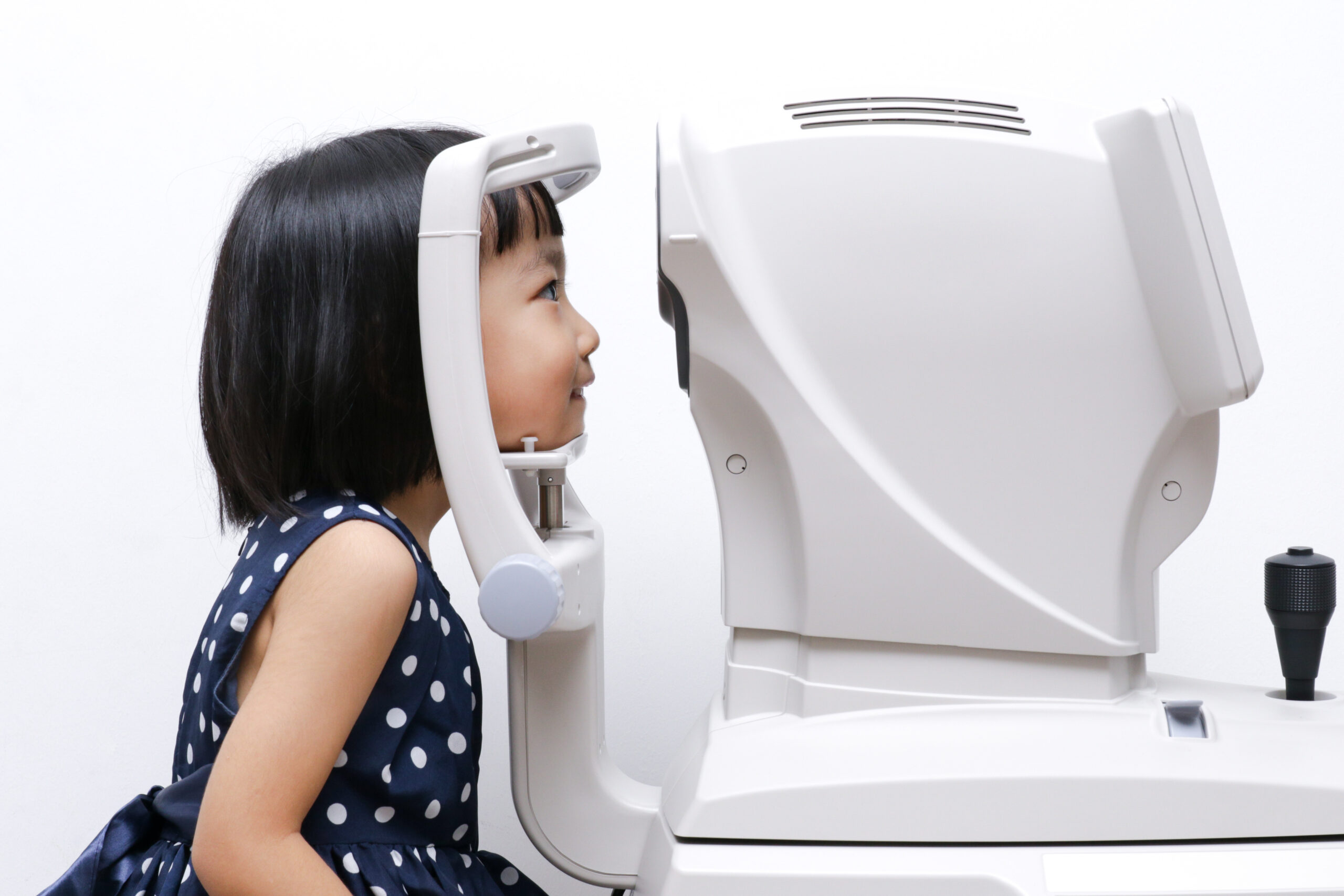
私たちの「見る」という機能は、乳幼児から小児期に鮮明な像を見る経験によって発達します。そのため、この時期に屈折異常(遠視、近視、乱視)などでピントが合っていなかったり、眼の位置がずれていたり(斜視)すると、視力や立体的に見る力の発達が遅れてしまいます。適切な時期に治療をしないと、弱視(眼鏡などで矯正しても十分な視力が得られない)になる可能性があります。
ただ、見え方に異常があっても、幼いお子様の場合それを自分から伝えることができません。保護者の方が様子を観察して気づいてあげることが重要です。下記のようなことに気づいたら、早めにご相談ください。
斜視とは、片方の目が内側や外側、または上下など目標と違う方向をむいている状態です。いくつかの種類があり、それぞれに合わせた治療が必要になります。
寄り目に見えますが、実際には斜視ではありません。経過観察していきます。
遠視が原因で生じる内斜視です。眼鏡で矯正します。
生後6ヶ月以内に起こる斜視です。弱視を伴うことが多いため、大きくずれている場合には手術が必要です。
遠くを見た時、ぼんやりしている時に外向きの斜視になるものを「間欠性外斜視」といい、斜視の中で最も頻度が高いです。ほとんどの場合は視力が良好で両眼で見る機能に問題がないので経過観察をしますが、斜視になる時間が長い場合は手術をお勧めします。
誕生してすぐの赤ちゃんは視力が0.01程度です。乳児から小児の時期に鮮明に見ることで6歳くらいまでに通常視力が1.0以上となり大人と同じ程度まで成熟します。視力が発達していくこの時期を「感受性期」と呼びます。
感受性期に眼瞼下垂や斜視、強い屈折異常(遠視、近視、乱視)などがあると視力の発達が阻害され、「弱視」(=眼鏡をかけても良く見えない状態)になる可能性がありますが、早い時期に適切な治療を受ければ視力の発達が見込めます。逆に、感受性期を過ぎてしまうと、治療をしても十分な視力が得られなくなってしまいます。病気の早期発見のためにも3歳児健診は必ず受けましょう。
弱視の治療では、目のピント調節力を点眼薬で一時的にゆるめ、その状態で正確な度数を測定し、眼鏡を処方します。一定期間、眼鏡を着用することが治療となります。眼鏡装用のみで十分な効果を得られない場合には、視力の発達を促す訓練を行います。
近年、近視人口が増えていることが社会問題となっています。特にアジアは近視の有病率が高く、現在では小学生の段階で半数程度が近視になると言われています。
近視になりやすい要因には遺伝もありますが、スマホやタブレットといった近見作業を長時間することも影響することが分かっています。
近視の程度の強いものは「強度近視」といい、緑内障や網膜の病気になりやすい傾向があります。強度近視の中には「病的近視」といって不可逆的に高度の視力障害をきたす場合もあり、有効な治療法がなく失明原因の第4位です。
そこで最近では、子供のうちから治療をして強度近視にならないようにする「近視進行抑制治療」が注目されています。リジュセアミニ点眼やオルソケラトロジー(どちらも自費診療です)などが有効とされています。これらの治療について詳しく知りたい方は、スタッフまでお声がけください。
アデノウイルスによる角結膜炎です。強い充血と目やに、涙、ごろごろする痛みが特徴です。感染力がとても強いため「はやり目」と呼ばれています。他人にうつさないように、手はこまめに洗う、目を触らない、タオルは家族と別にする、幼稚園・学校は休むなどの対策が必要です。
ステロイドやヨード(殺菌消毒薬)の点眼で治療し、通常は2〜3週間程度で治りますが、炎症が遷延し角膜混濁が残る場合もあります。
流行性角結膜炎(はやり目)は、学校保健法では「完全に治るまで出席禁止」という第三種学校伝染病に指定されています。出席には医師の許可が必要であり、登校許可証明書(登園許可証明書)という所定の用紙を学校や園で受け取ってから受診し、医師の記入を受けてからの登校となります。成人の場合はそのような法的根拠はありませんが、特に他人と接触する機会の多い学校、医療施設、接客業などに従事している人には、職場の内規で出勤停止が義務づけられている場合や、伝染を防ぐために出勤停止を医師から指示される場合があります。